引言
淋巴瘤作为肿瘤界中的「万能模仿者」,其临床表现和影像学无特异性,其中较为罕见的肺MALT淋巴瘤,无疑让临床诊断和鉴别诊断更加难上加难。这种淋巴瘤在肺部CT通常表现为结节、肿块或实变,伴含气支气管征(扩张、粗大、扭曲),无肺门及纵膈淋巴结肿大,临床极易误诊。针对该病例,我们先抛出了结论,再回过头来仔细看患者从第一次就诊到最后确诊的全过程,也给同道一些思考:这个过程中哪些地方值得重视?哪些诊断和鉴别诊断应更小心加以甄别?通过本案例的分享,提示呼吸专科医师,应提高对肺MALT淋巴瘤的认识,临床上对于具有上述影像学表现的「病程长、进展缓慢」的患者,经验性抗感染治疗效果欠佳时,需注意鉴别肺淋巴瘤,及时借助纤支镜、肺穿刺活检等有创检查手段明确诊断。肺MALT淋巴瘤较惰性,进展缓慢,预后大多较好。
患者背痛7月余,反复咳嗽伴呼吸困难,肺部阴影持续……是否该及时鉴别感染与非感染病因?
患者为57岁川籍男性,2014年9月首次到我院诊治并入住我院呼吸内科结核病房。患者主诉「背痛7个多月,间断咳嗽、呼吸困难5个月」。
此次入院前7个多月,患者无明确诱因开始出现右侧背痛,部位为右侧肩胛骨下局限区域,左或右侧卧位时疼痛均可加重,无发热、咳嗽、咳痰、咯血、呼吸困难等不适。患者于当地医院就诊,检查后考虑「肺炎」(具体资料不详),给予「左氧氟沙星」等药物治疗19天后,患者自觉症状略有减轻,于省人民医院复查胸部CT(2014-02-10):左肺上叶、右肺中叶、右肺下叶内基底段见片团影、条索影、树芽征,考虑慢性感染性病可能性大,气管支气管通畅,肺门、纵隔淋巴结未见增大。检查后,患者至省传染病医院进一步诊治,该医院考虑「双肺结核」,并验性给予HL2EO方案抗结核治疗。
此次入院前5个月(即抗结核治疗1月余),患者背部疼痛部位及程度、规律均较之前无明显变化,并开始出现间断咳嗽、咯少量白色粘痰、阵发性呼吸困难,无发热、咯血、心悸、胸痛、头痛、呕吐、腹泻等不适。门诊随诊,遵医嘱继续「HL2EO」方案抗结核治疗达4个月后,调整为「HL2E」抗结核治疗。
此次入院前2个月,患者到传染病医院复查胸部CT(2014-07-03):双肺斑点、斑片、实变、条索影,继发性肺结核可能性大。并行纤维支气管镜检查示右下叶背段呈漏斗样狭窄,亚段开口见苔藓样坏死物阻塞,整个粘膜充血、粗糙,左侧支气管未见明显异常。考虑「支气管结核?」。后患者为求进一步诊治就诊于我院结核门诊,门诊以「支气管结核?」收入院。
自患病以来,患者的精神、食欲、睡眠情况尚可,二便正常,体重减轻3kg。
既往体健,无特殊病史,否认肝炎、结核病史及密切接触史,无药物过敏史。吸烟20余年,约4支/天,戒烟半年。婚育史、家族史无特殊。
入院检查情况如下:
(一)体格检查
体温36.6℃,心率88次/min,呼吸20次/min,血压117/73mmHg,SPO2 99%,全身浅表淋巴结无肿大。双肺呼吸运动正常,触诊语颤对称,双肺叩诊清音,右下肺呼吸音稍低,未闻及干湿性啰音,无胸膜摩擦音。心腹、神经系统查体均未见异常。双下肢无水肿,无杵状指。
(二)辅助检查
1、实验室检查:
CRP 7.07mg/L,PCT、血沉、IL-6正常。真菌G试验、GM试验阴性。
免疫、肿标均无异常。
多次痰涂片+培养查细菌真菌结核均阴性。痰及肺泡灌洗液TB-DNA阴性,未查见恶性细胞。
2、影像学检查:
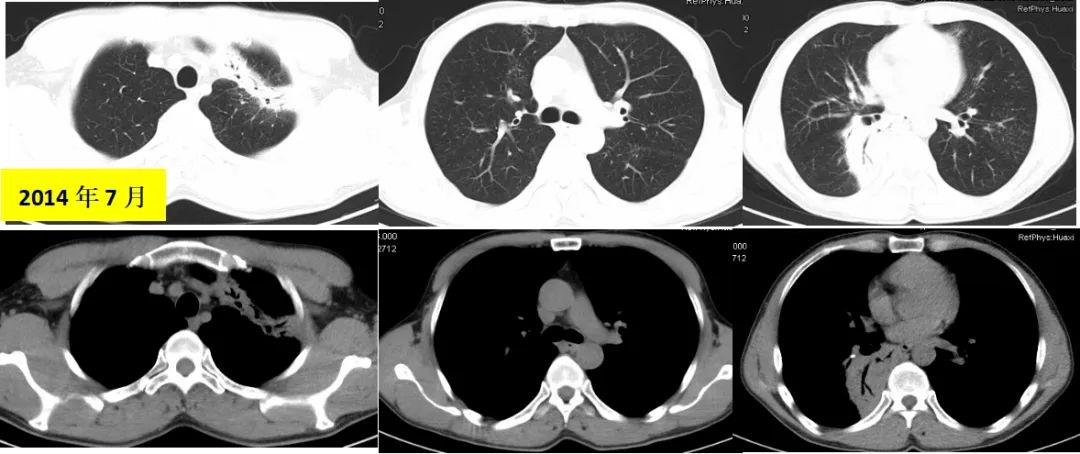
2014年7月胸部CT示:双肺多发实变影,伴小空洞形成,双肺散在斑片、条索及小结节影,局部支气管轻度扩张,临近胸膜增厚粘连,多系感染性病变,合并其它待排,右肺下叶及肺门钙化灶,心脏未见明显增大。心电图、心脏彩超未见异常。
3、支气管镜检查:
纤支镜检查:右下叶前基底段支气管开口瘢痕性闭塞伴局部灰黑色炭末沉着;右下叶背段支气管粘膜肿胀伴肉芽样增生,管腔变窄,左侧支气管未见明显异常。诊断考虑支气管内膜结核。
纤支镜下病检(右肺下叶背段):支气管粘膜重度慢性炎。刷片未查及抗酸杆菌及真菌。
该患者住院期间,我们予以异烟肼、利福平、乙胺丁继续抗结核治疗,古拉定护肝对症等治疗后,患者一般情况好转,背痛、咳嗽缓解,带药出院。出院诊断为:双肺继发性肺结核(左上 右中下 涂阴 初治),右支气管结核。
抗结核治疗1年,停药后反复间断背痛、咳嗽为何因?三次入院治疗,咳嗽咳痰仍反复……从哪入手转变诊治方向?
2017年7月,患者第二次到我院诊治,收住我院呼吸内科普通病房。主诉「反复背痛伴间断咳嗽咳痰3年余,加重2周」。
补充病史:患者自上次出院后抗结核治疗1年左右停药。仍反复间断背痛、咳嗽。2周前患者受凉后再次咳嗽,呈阵发性咳嗽,夜间加重,伴咳深黄色脓痰及右侧肩胛部疼痛,无胸闷、呼吸困难、发热等;遂来我院门诊,门诊以「支扩伴感染:陈旧性TB?;右下肺不张」收入院。
入院查体:右下肺呼吸音稍低,余查体无特殊。
入院后进一步检查情况如下:
感染指标:CRP 7.07mmg/L,血沉、PCT、血常规正常,真菌G、GM试验阴性;TB-IGRA(T-N)143.23pg/ml,痰涂片+培养阴性(培养6周未分离出结核分枝杆菌),痰TB-DNA阴性;
免疫指标:CD4细胞亚群 19.2%,CD8细胞亚群48.3%,CD4/CD8 0.4,IGM 2500mg/L,ANA可疑阳性(±);
肿标:CEA 4.57ng/ml,CA19-9 220.9U/ml,CA15-3 48.91U/ml,CA-125 245U/ml。
心电图正常。
腹部彩超示:胆囊壁胆固醇沉积。
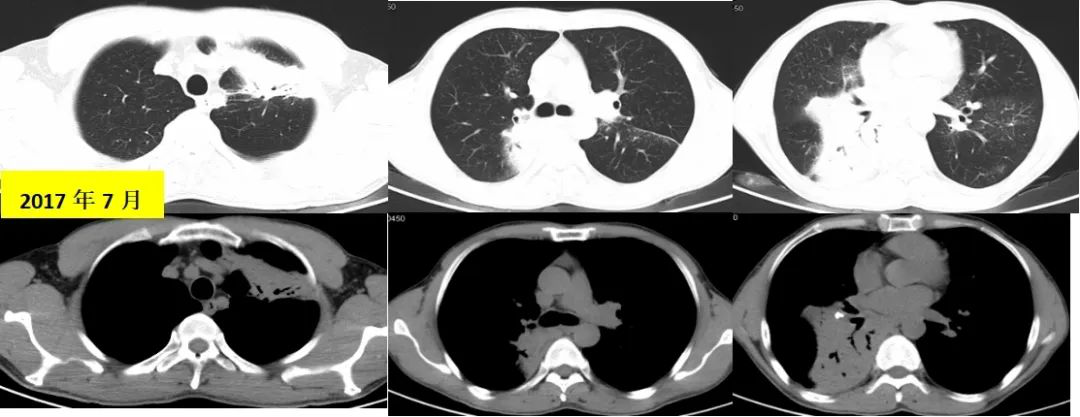
2017年7月20日再次胸部CT示:双肺多发实变影,伴小空洞形成;双肺散在斑片、条索及小结影,局部支气管轻度扩张,邻近胸膜增厚粘连,多系感染性病变,合并其它待排。右肺下叶及肺门钙化灶。(双肺病灶较2014年有所增大)
纤支镜检查:右下叶背段和基底段支气管管腔狭窄。BALF涂片+培养、TB-DNA、脱落细胞阴性。
患者入院后,给予氨溴索化痰、他唑仙及舒普深抗感染等对症治疗,背痛、咳嗽、咳痰好转出院。出院诊断:支气管扩张伴感染, 右肺下叶支气管狭窄。
2019年9月,该患第三次到我院诊治,收住我院呼吸内科普通病房。主诉「反复背痛伴咳嗽、咳痰5+年,加重伴发热半月」。
补充病史:患者自2017年我院出院后仍反复咳嗽、咳痰。半月前患者无明显诱因出现咳嗽、咳痰等症状较前加重,伴发热,最高温度38.9℃,伴黄色脓痰、痰中带血、盗汗,无寒战、胸闷、心悸、双下肢水肿等。就诊当地某县人民医院,行胸部CT示:左肺上叶尖后段、背段及右肺上叶背段、下叶大片实变的肺组织,其内可见支气管影及钙化影,左肺上叶前段炎变。予氨溴索祛痰、左氧氟沙星、头孢哌酮抗感染治疗,病情无明显好转,遂转入我院进一步诊治。
自患者此次发病以来,饮食睡眠可,二便正常,体重未见明显改变。
入院查体:生命体征正常,右下肺呼吸音低,余肺呼吸音清,未闻及干湿啰音及胸膜摩擦音,余查体无特殊。
入院后进一步检查情况如下:
实验室检查:血沉 29mm/h,血常规、CRP、PCT、酐肾功、真菌G试验、GM试验正常,肺炎支原体、衣原体抗体、隐球菌抗原、呼吸道13种病毒、TORCH、多次痰涂片培养全阴性;EB-DNA 1.06E+02copies/ml,CMV-DNA 8.86E+01copies/ml,TB-IGRA(T-N)274.19pg/ml。肿标:CEA 4.46ng/ml。
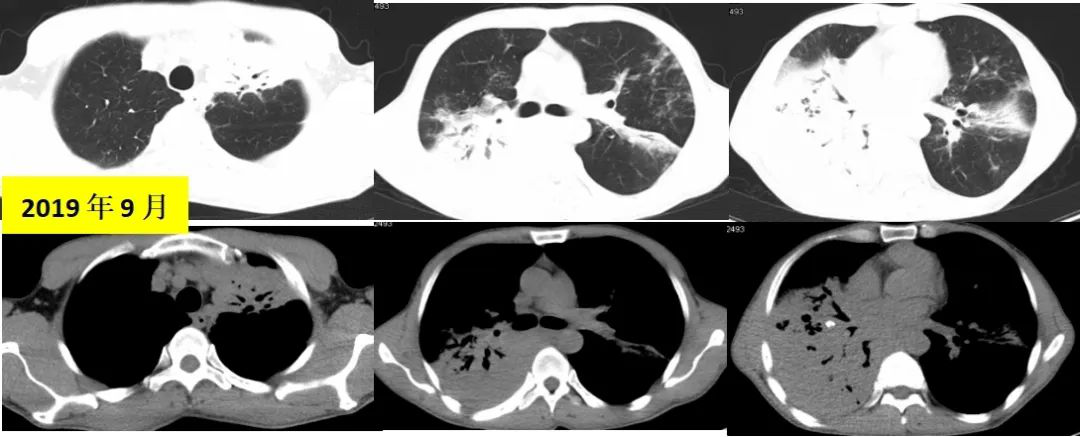
2019年9月胸部CT示:双肺多发实变影,伴空洞形成,右肺为著,双肺散在小结节及片条影,局部支气管轻度扩张,临近胸膜增厚粘连,增强扫描实变区内血管未见明显狭窄,多系感染性病变,合并其它待排,右肺下叶及肺门钙化灶,纵膈及右肺门淋巴结增多、部分增大,心脏未见增大。(双肺病灶较2017年进一步增大)
纤支镜:右下叶背段和基底段支气管管腔狭窄。
BALF送检:GM、TB-DNA、TB X-pert、肺孢子菌核酸、涂片+培养、隐球菌抗原阴性。
结合患者三次入院诊治情况进行临床分析,该患者临床特点为:1. 中年男性,非免疫低下宿主;2. 以反复咳嗽、咳痰、胸痛为主要表现,起病缓、病程长;3. 有吸烟史;4. 查体右下肺呼吸音稍减弱。
辅助检查:①反复CT提示左上肺和右下肺实变为主,病灶呈逐年增大趋势;②支气管镜提示右下叶背段支气管粘膜肿胀伴肉芽样增生,管腔变窄,活检病理示支气管粘膜重度慢性炎;③血清炎性指标基本正常,多次CEA升高;④病原学依据仅T-SPOT阳性。
从2014年至2019年,患者先后3次入住我院,胸部CT始终提示以左肺上叶、右肺下叶实变影为主的病变,虽予足疗程的经验性抗结核治疗、普通抗细菌治疗,双肺病灶范围仍逐渐扩大,且出现纵膈及肺门淋巴结增多增大。反复多次纤支镜行肺泡灌洗液及痰液病原学检查全为阴性。此时,是否仍考虑感染性病变及行经验性抗感染治疗?除了感染性病变,还应该考虑哪些疾病?下一步如何明确病灶性质?
与结核和非结核分枝杆菌、肺炎、肺炎型肺癌、淋巴瘤、慢性嗜酸细胞性肺炎相鉴别……明确诊断后,1年半先后9次化疗,效果明显
团队分析认为,本例患者反复CT提示双肺实变影,病程慢性过程,需注意与以下疾病进行鉴别:
(1)结核和非结核分枝杆菌
支持点:起病缓,病程长,肺部CT所示病灶位于左肺尖及右下肺,为肺结核好发部位;纤支镜支气管粘膜肿胀伴肉芽样增生,管腔变窄;TB-IGRA阳性。不支持点:患者无结核中毒症状,如长程午后低热、盗汗、消瘦、乏力。肺部病变缺乏肺结核多形性改变,实验室检查反复抗酸染色阴性,反复痰及BALF病原学检查阴性,血沉等炎性指标不高,经验性抗结核治疗无效。本例患者抗结核治疗病情仍反复,肺部病灶进展,需注意耐药和非结核分枝杆菌。
(2)肺炎(细菌、真菌)
支持点:咳嗽、咳痰,CT提示双肺实变影。不支持点:实验室感染相关指标无明显异常,病程长达数年,普通抗细菌治疗病情无明显缓解,肺部病灶进行性加重。本例患者予抗细菌治疗后病情仍反复,肺部病灶进展,需注意特殊细菌感染(比如奴卡菌),必要时延长痰培养时间。
(3)肺炎型肺癌
周围型肺癌的一种特殊表现形式,临床表现和CT影像均缺乏特异性,可有咳嗽、咳痰、发热、胸闷、胸痛等症状,通常CT表现为斑片状或大片状模糊阴影,与肺炎极为相似,病理上以浸润性黏液腺癌常见。
(4)淋巴瘤
淋巴瘤尤其在影像学表现上可与很多肺部疾病相混淆。该患者无胸外淋巴瘤病史,需与肺原发性淋巴瘤鉴别,特别是肺MALT淋巴瘤,影像学上可表现为结节、肿块或实变。
(5)慢性嗜酸细胞性肺炎
CT可表现为实变影,多位于外周带。可有哮喘表现,通常外周血嗜酸性粒细胞升高、IgE升高。
综上考虑,团队认为直接获取病变部位肺组织病理学证据最有希望给到答案。
2019年10月15日,患者行经皮肺穿刺活检术,术后病理:镜检见较多小细胞浸润,淋巴组织增生性病变,增生的主要是体积较小的淋巴细胞。免疫组化示:肿瘤细胞CD20(+)、CD79a(+),CD3(-),CD5(-),CD23(-),CD10(-),CyclinD1(-),CD43(+),CD30(-),TdT(-),IgG4(-),bcl-6(弱+),SOX-11(-),CD21及CD23示滤泡网不完整,Ki-67(+,3%-5%)。基因重排检测:查见IgH克隆性扩增峰。结合形态学及免疫组化等检测结果,病理诊断为非霍奇金淋巴瘤,系惰性B细胞淋巴瘤,符合粘膜相关淋巴组织结外边缘区淋巴瘤(WHO,MALT)。
进一步行PET-CT:左肺上叶及右肺多发实变、斑片影,右肺下叶为著,病灶形态不规则,相应支气管轻度扩张,双肺实变摄取18F-FDG不同程度增高,以右肺下叶病变为著;全身其余部位未见18F-FDG摄取异常增高。
最后诊断
非霍奇金淋巴瘤,肺粘膜相关淋巴组织结外边缘区淋巴瘤。
转血液内科进一步治疗后,2019年11月至2021年6月,患者先后进行了9次化疗,复查PCT-CT提示左肺上叶病灶缩小,右肺病灶糖代谢较前减低,全身其余部位未见18F-FDG摄取异常增高。
参考文献:Raphael Borie, et al. Pulmonary mucosa-associated lymphoid tissue lymphoma revisited. European Respiratory Journal.2016;47:1244-1260.
专家简介

陈磊
华西医院呼吸与危重症医学科副教授,医学博士,博导,医疗组长。中国慢阻肺联盟委员,四川省医学会呼吸专委会慢阻肺学组委员,四川省卫健委学术技术带头人后备人选。

万春
华西医院呼吸与危重症医学科主治医师,医学博士,本科生导师。美国Mayo Clinic访问学者。2020年取得全国呼吸与危重症医学专科医师证书。主持四川省科技厅课题1项,发表中英文论文数十篇。