病例介绍
现病史
19岁女性,间断咳嗽4年,发现肺结节3年余。
4年前出现咳嗽、咳痰,胸部CT提示双肺散在实性及磨玻璃密度结节,沿支气管血管束及近胸膜分布。
支气管镜细胞分类:AM 55%,N 0.5%,L 44.5%,E 0%;
TBNA淋巴结活检:炎性渗出物中可见破碎的支气管粘膜上皮、固有粘液腺体及高度挤压的淋巴组织。
肺穿刺:肺组织显慢性炎,肺泡间隔增宽,胶原沉积,间质灶性淋巴细胞聚集,可见成纤维母细胞灶,II型肺泡上皮增生。
曾两次予足量激素治疗,肺部结节可消失,激素减量过程中再发,呈「游走性」。
14月前激素减量过程中出现自身免疫性溶血性贫血。足量激素治疗后好转,就诊血液科加用西罗莫司并逐渐减停激素,患者肺部结节无增大,血象稳定。
1月前激素停用10个月,肺部新发结节,并出现自身免疫性血小板减少。
既往史、个人史、家族史
8年前发现贫血,血色素波动于40-60g/L左右,服用铁剂治疗,未监测。
体格检查
T 36.8℃,BP 101/70mmHg,P 80bpm,RR 16 rpm,SpO2:99%@RA;
BMI 15kg/㎡,负力体型;
双下肢可见瘀斑。双侧颈、右颏、双侧腹股沟多发淋巴结肿大,较大者φ=1cm,质韧,活动度尚可,无压痛。双肺呼吸音清,无干湿啰音。
辅助检查
常规:血常规+RET:WBC 4.62×10^9/L,NEUT% 67.7%,HGB 126g/L,MCV 71.5fl,PLT 37×10^9/L,RET% 1.61%;生化:Alb 42g/L,LD 234U/L,ALT、Scr正常;炎症:hsCRP 1.63mg/L,ESR 2mm/h。
感染筛查:EBV抗体:IgG/VCA 阳性,余(-);CMV-IgG 阳性,CMV-IgM 阴性;GM试验、G试验、隐球菌抗原定性(-)。
免疫指标:IgG 4.31g/L,IgA 0.33g/L,IgM 1.17g/L;C3 0.875g/L,C4 0.144g/L;Coombs(+);ANCA、ANA、抗磷脂抗体谱、抗CCP抗体(-)。
肿瘤筛查:肿标:CA242 22.2U/ml,CA125 57.4U/ml,CA15-3 36.6U/ml;SPE(-);骨髓涂片:骨髓穿刺涂片:增生活跃。幼巨 3/50,颗粒巨44/50,裸巨3/50。血小板少见;骨髓活检、流式细胞学大致正常。
影像学检查:
胸部CT:双肺散在多发大小不等的结节灶及斑片状高密度影

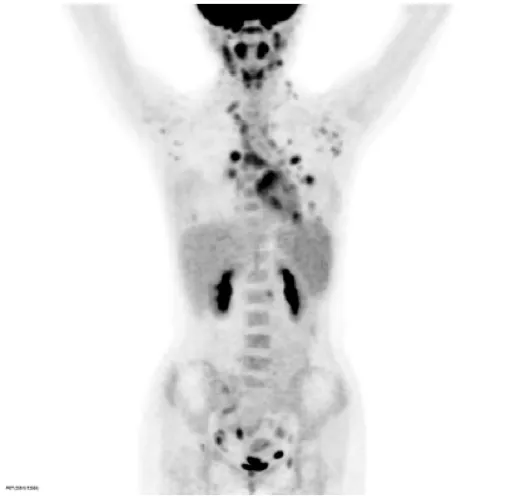
PET-CT:双肺见多发不规则结节及斑片影,以左肺及右肺下叶为著,多分布于胸膜下区及支气管血管束周围,较大者范围约2.3×1.7cm, SUVmax9.7。双肺门及纵隔、双侧腋下见多发放射性摄取增高淋巴结,大者1.2cm,SUVmax5.5。脾大,放射性摄取增高,SUVmax2.7。腹主动脉旁、双侧髂血管旁及双侧腹股沟见多发放射性摄取增高淋巴结,大者0.8cm,SUVmax5.5。以上不除外血液系统恶性病变可能。
临床诊断为何?(单选)
- 播散性分枝杆菌感染
- 淋巴瘤
- IgG4相关疾病
- 结缔组织病
- 自身免疫性淋巴细胞增生综合征
进一步检查
全外显子测序:CTLA4 NM_005214.4:c.155G>T (p.Gly52Val) 杂合突变。
最终诊断
CTLA-4单倍体剂量不足
治疗与转归
患者转诊至免疫内科进一步就诊,经免疫科专业组查房,拟使用新型的靶向治疗药物阿巴西普(CTLA-4融合蛋白)治疗。
讨论
CTLA-4
CTLA-4(cytotoxic t-lymphocyte associated antigen 4,细胞毒T淋巴细胞抗原4),是活性T细胞和FOXP3+调节T细胞表达的一种抑制性受体。通过与CD28竞争性结核抗原呈递细胞上的CD80/CD86受体,抑制T细胞的激活。[1]
CTLA-4单倍剂量不足
CTLA-4基因杂合突变,是一种常染色体显性遗传突变,临床外显率约为67%。突变个体因CTLA-4受体的单倍剂量不足、受体结合障碍或二聚化障碍,无法起到抑制T细胞活化的作用,从而出现淋巴细胞增生、浸润以及自身免疫激活的临床表现。[1]
1、临床表现
呼吸系统:呼吸系统感染、支气管扩张、肉芽肿性淋巴增生性间质性肺病;
血液系统:自身免疫性血小板减少、自身免疫性溶血性贫血、自身免疫性粒细胞减少;
免疫系统:低丙种球蛋白血症,淋巴增殖;
其他受累脏器:消化道、皮肤、内分泌、神经系统。[2]
2、治疗
目前无统一治疗方案,治疗思路为抑制激活的T细胞,同时防治感染。包括免疫球蛋白补充,免疫抑制剂(MMF、CsA等),机制靶向药物雷帕霉素(可抑制T细胞活化)。目前新型的靶向治疗药物阿巴西普(CTLA-4融合蛋白)也可选择,既往报道11/14例患者有效。[2]
本例小结
本例患者以呼吸道症状起病,肺部表现为「游走性」结节,激素治疗有效。但病程中出现自身免疫性溶血性贫血及血小板减少,多发淋巴结肿大伴代谢增高,提示患者存在系统性疾病。
本例诊断中,因患者起病年龄小,幼年具有不明原因贫血史,需考虑遗传性疾病。全外显子测序在诊断中起到重要作用。
CTLA-4突变所致单倍剂量不足的临床表现,可与患者病程契合,且既往曾有该位点突变患者报道,至此CTLA-4单倍剂量不足诊断成立。治疗方面,因激素减量病情反复,且机制靶向药物雷帕霉素治疗1年后,再次出现血小板减少,此次可考虑选用新型靶向药物阿巴西普,同时治疗中需注意防治感染。
参考文献
[1] Noriko, Mitsuiki, Charlotte, et al. What did we learn from CTLA-4 insufficiency on the human immune system?[J]. Immunological Reviews, 2019, 287(1):33-49.
[2] Schwab C , Gabrysch A , Olbrich P , et al. Phenotype, penetrance, and treatment of 133 CTLA-4-insufficient individuals[J]. J Allergy Clin Immunol, 2018, 142(6):1932-1946.
文字来源:赵浩;版面负责:孙雪峰;版面编辑:张硕
本文转载自订阅号「 协和呼吸」
原链接戳:再见游走性肺部阴影(下)| 病例拾萃[29] · 协和呼吸
本文完
排版:Jerry